Avantages de la télésurveillance des DAI
Ces dernières années, en particulier pendant la pandémie de coronavirus, la télésurveillance des défibrillateurs cardiaques implantables (DAI) est devenue de plus en plus populaire et acceptée. Son utilisation s'est de plus en plus répandue. Les avantages sont multiples et bien établis, tant pour les DAI que pour les stimulateurs cardiaques. Cette leçon aborde les aspects les plus importants de la surveillance des défibrillateurs cardiaques implantables.
Bien que la télésurveillance des patients porteurs d'un DAI soit considérée comme une évidence par la plupart des gens, un nombre inacceptable de patients ne bénéficient toujours pas de ce service. Cela est principalement dû à des contraintes organisationnelles et financières.
Détection des problèmes de plomb ou de générateur
La fonction essentielle d'un système de DAI dépend de ses capacités de détection et de défibrillation. Ces fonctions reposent sur l'intégrité de la sonde qui est connue pour être la partie la plus faible de tous les systèmes de DAI. Une défaillance de la sonde peut entraîner une perte de stimulation de la bradycardie, un traitement manqué des arythmies ventriculaires (ATP ou défibrillation) ou des thérapies inappropriées causées par une détection excessive. Les chocs inappropriés diminuent la qualité de vie et l'espérance de vie du porteur de DAI. La plupart des DAI actuels ont la capacité d'envoyer automatiquement des données en cas de dysfonctionnement de l'appareil. En cas de dysfonctionnement de l'appareil, les données sont envoyées automatiquement. le procès TRUSTLes patients porteurs d'un DAI ont été répartis de manière aléatoire entre le RM avec des transmissions quotidiennes et les soins conventionnels avec une visite en cabinet uniquement. Les problèmes de sonde et de générateur ont été détectés significativement plus tôt dans le groupe RM que dans le groupe de soins conventionnels (médiane de 1 contre 5 jours, respectivement ; p=0,05). Récemment, la plupart des fabricants de dispositifs cardiaques implantables ont été confrontés à des problèmes de placage au lithium, qui peuvent aléatoirement entraîner une décharge rapide de la batterie. Dans ce cas, l'activation de la RM a été strictement recommandée par les fabricants et est devenue un instrument bénéfique et irremplaçable pour le patient et le professionnel de la santé, permettant de détecter les dispositifs affectés le plus tôt possible. Tous les DAI sont équipés d'alertes basées sur les anomalies d'impédance, qui sont très spécifiques pour détecter la défaillance de la sonde, mais la sensibilité de cette approche est limitée. Par conséquent, certains DAI disposent d'algorithmes de détection de bruit spécifiques, principalement basés sur la détection d'événements rapides sur le canal de champ proche ou l'absence d'événements sur le canal de champ lointain. Par conséquent, tous les experts s'accordent à dire que la RM est très importante pour les porteurs de DAI, même si, dans de nombreux centres, elle n'est pas pratiquée pour tous les candidats en raison de problèmes de planification et de remboursement.
Exemple d'alerte liée à un DAI. Le patient a subi une IRM (thérapies désactivées) et, par inadvertance, les thérapies n'ont pas été réactivées. Le DAI a envoyé une alerte rappelant à l'équipe de télésurveillance que les chocs étaient désactivés. Il a été demandé au patient de revenir à la clinique pour réactiver les thérapies.
Bien que moins critique que la défaillance de la sonde RV du DAI, un dysfonctionnement de la sonde auriculaire droite ou ventriculaire gauche peut avoir des conséquences cliniques. Un dysfonctionnement de la sonde auriculaire droite peut favoriser une tachycardie médiée par un stimulateur cardiaque, la perte de la thérapie de resynchronisation cardiaque (TRC) ou des erreurs de discrimination SVT-VT.
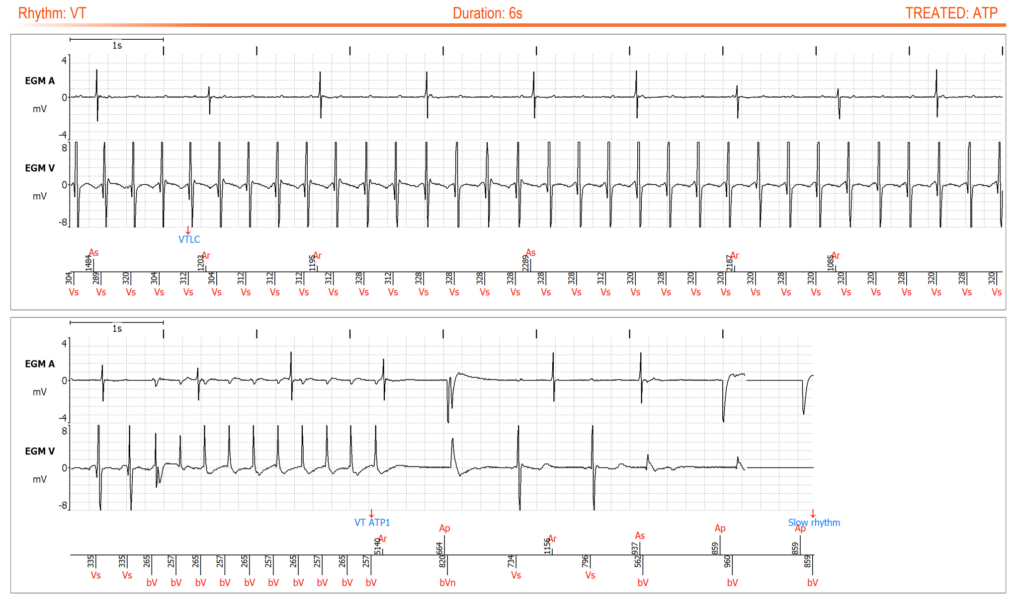
Détection des arythmies cardiaques
En cas de tachycardie ventriculaire soutenue, il est essentiel de vérifier si le DAI a diagnostiqué l'arythmie correctement et en temps utile et si le traitement a été effectué correctement et efficacement. La transmission en temps utile des épisodes ventriculaires traités ou non traités est importante pour faciliter l'intervention de l'équipe de télésurveillance afin d'éviter de futures thérapies inappropriées ou l'absence de thérapies appropriées. Les chocs délivrés par un DAI ne sont souvent pas remarqués par le patient et la RM peut conduire à des changements dans le traitement médical, y compris l'ablation invasive qui vise à prévenir les chocs futurs. Plus encore pour la stimulation antitachycardique (ATP), ces épisodes souvent asymptomatiques sont une véritable cible pour la MR, car les interventions diagnostiques ou thérapeutiques peuvent réduire la récurrence. Boulé et al. ont démontré que les systèmes de RM qui génèrent des alertes à la suite d'une stimulation antitachycardique pouvaient réduire de 24% le nombre de présentations aux urgences pour un choc de DAI. En outre, les épisodes de TV et de FV sans choc peuvent être liés à une tachycardie supraventriculaire, à une surdétection de l'onde P/R/T, à une surdétection du bruit ou à un dysfonctionnement de la sonde. Nous savons également que les arythmies ventriculaires non soutenues, couramment transmises avec la RM, sont souvent écartées alors qu'elles sont associées à un risque de choc cinq fois plus élevé chez les patients porteurs d'un DAI. Un faible pourcentage de ces épisodes (2-5%) est en fait dû à une surdétection qui peut indiquer une défaillance imminente de la sonde.
Alerte "ATP DELIVERED" montrant un épisode de tachycardie ventriculaire avec détection correcte et traitement efficace par ATP.
Outre la détection des arythmies potentiellement mortelles, l'une des principales contributions de la RM est la détection précoce des arythmies auriculaires, en particulier la fibrillation auriculaire (FA), qui expose les patients au risque d'événements thromboemboliques, d'aggravation de l'ICC, de chocs inappropriés du DAI ou de perte de la stimulation biventriculaire (dans le cas des patients CRT). Il est important de reconnaître la FA pour éviter les traitements inappropriés par DAI, car la FA est responsable de la majorité d'entre eux. La Essai ECOST a montré une réduction de 74% du nombre de chocs inappropriés liés à la TSV dans le groupe RM par rapport au suivi standard. Avec la RM, les médecins ont la possibilité de mettre en place une anticoagulation, le cas échéant, et d'optimiser les thérapies de contrôle de la fréquence ou du rythme afin de prévenir la décompensation de l'ICC liée à un accident vasculaire cérébral ou à la FA grâce à la détection précoce de la FA. Une méta-analyse récente menée dans le cadre de 16 essais contrôlés randomisés portant sur des patients atteints de DCIE a révélé que la RM, comparée au suivi en cabinet, réduisait considérablement le risque d'accident vasculaire cérébral, ce qui pourrait être dû à la réduction de l'intervalle de temps entre l'apparition de la fibrillation auriculaire et l'intervention thérapeutique.
Qu'en est-il des suivis en cabinet ?
Bien que les visites en cabinet pour le contrôle des appareils soient importantes, des études prospectives ont montré que la plupart des visites en cabinet n'aboutissent pas à une reprogrammation significative. Si, pour les patients dont le stimulateur cardiaque fonctionne correctement, la plupart s'accordent à dire que le suivi en cabinet n'est plus nécessaire, la situation est beaucoup moins claire en ce qui concerne les DAI. Les DAI sont intrinsèquement associés au risque de thérapies inappropriées, qui peuvent constituer une complication mortelle. Pour les DAI, l'évaluation du dispositif a généralement lieu tous les 3 à 6 mois. Avec la télésurveillance active, ces visites peuvent être moins fréquentes, ce qui repousse les périodes entre les contrôles en cabinet à un an ou plus. Comme indiqué, la télésurveillance doit être active, avec l'observation des pertes de transmission et une action opportune sur les alertes soumises.