Baisse du pourcentage de CRT IV
Résumé de Case
0 de 1 Questions complétées
Questions :
Page d'archive des messages
Vous avez déjà effectué le case auparavant. Vous ne pouvez donc pas le recommencer.
Case est en train de charger…
Vous devez vous connecter ou vous inscrire pour commencer le case.
Sécurité de la connexion : Activez 2FA pour ces rôles
Sécurité de la connexion : Autoriser la mémorisation du dispositif pendant 30 jours
Sécurité de la connexion : Autoriser la mémorisation du dispositif pendant 30 jours
Sécurité de la connexion : Désactiver l'authentification XML-RPC
Catégories
- Pas classé 0%
-
Transmission
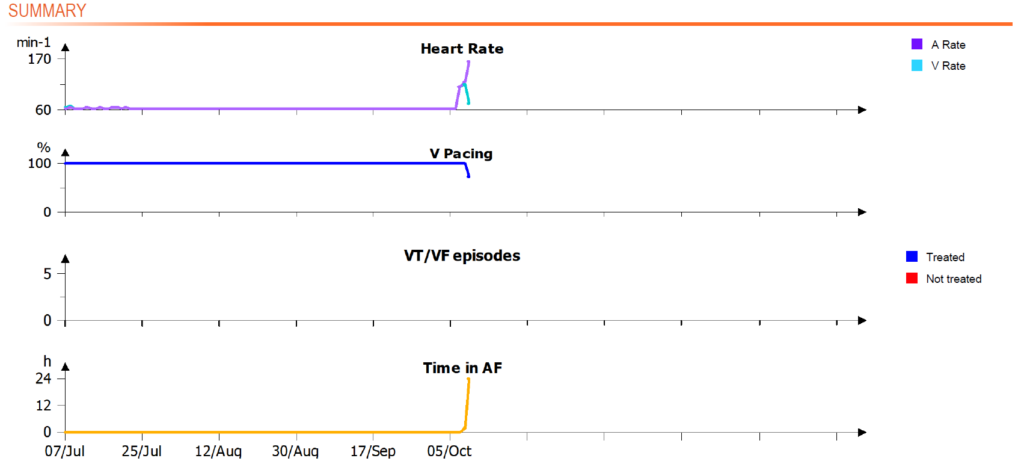
Comme dans les cas précédents, nous recevons un avertissement indiquant que le pourcentage de stimulation V dans le CRT est inférieur à 80%. Les autres avertissements de la liste indiquent que la cause sous-jacente est la fibrillation auriculaire. Lorsque nous examinons les EGM en temps réel, nous pouvons en effet confirmer que le patient est en fibrillation auriculaire pendant la transmission avec une fréquence intrinsèque irrégulière et rapide. des événements ventriculaires, causés par une fibrillation auriculaire conduite. Les candidats au TRC étant implantés pour resynchroniser le cœur, ils ne présentent souvent pas de bloc auriculo-ventriculaire. Pendant les épisodes de FA, le nœud auriculo-ventriculaire est bombardé par de nombreux déclencheurs provenant de l'oreillette, dont beaucoup sont conduits vers le ventricule de manière irrégulière et rapide. Le CRT ne déclenche pas de stimulation biventriculaire à la suite de ces événements auriculaires très rapides et effectue un changement de mode, ce qui signifie que le dispositif CRT effectue une stimulation biventriculaire à la fréquence la plus faible ou à la fréquence indiquée par le capteur. Les patients souffrant de FA paroxystique ont tendance à interrompre la CRT pendant ces épisodes, mais le pourcentage de stimulation biventriculaire augmente souvent pendant ces épisodes, car le nœud auriculo-ventriculaire ralentit la conduction alors que la FA se poursuit. Nous observons également ce phénomène dans ce cas, car le saut initial de la courbe du débit V diminue entre le début de la FA et le moment de la transmission.
Prochaines étapes
La fibrillation auriculaire paroxystique est associée à une perte de resynchronisation. L'objectif doit être de rétablir la CRT à plus de 90-95%. Cet objectif peut être atteint de plusieurs manières.
- Contrôle de la fréquence : un traitement médical utilisant par exemple des bêta-bloquants peut être efficace pour ralentir le nœud auriculo-ventriculaire, ce qui diminue les événements ventriculaires intrinsèques détectés par le dispositif CRT. Dans ce cas, les épisodes de FA peuvent être sporadiques et semblent être associés à un ralentissement de la fréquence ventriculaire au fur et à mesure que l'épisode se poursuit. Sur l'EGM en temps réel, nous observons des événements ventriculaires intrinsèques, mais ils sont 600 ms), ce qui laisse espérer qu'une stratégie de contrôle de la fréquence peut être efficace.
- Contrôle du rythme : l'arrêt de l'épisode de FA (cardioversion) peut être réalisé à l'aide de médicaments (tels que l'amiodarone), par l'administration d'un choc externe ou par une procédure d'ablation invasive. Les médicaments peuvent échouer et les procédures peuvent être difficiles à planifier à court terme. C'est pourquoi, dans le contexte de la télésurveillance, lorsque les patients ne sont pas encore symptomatiques, le contrôle du rythme est souvent choisi comme approche initiale. Mais le contrôle du rythme est plus efficace à long terme. Les procédures d'ablation sont de plus en plus répandues et comprennent le plus souvent l'isolation des veines pulmonaires à l'aide de cathéters.
- Approche de surveillance et d'attente : les études cliniques (telles que le Essai ACWAS) montrent que les épisodes de FA se terminent souvent d'eux-mêmes et que, dans de nombreux cas, il n'est pas nécessaire de recourir à des médicaments ou à des procédures invasives. Dans le contexte de la télésurveillance, on peut choisir de surveiller étroitement la situation, en fonction des symptômes du patient, en favorisant la résolution spontanée du problème. Cette approche peut nécessiter la participation du patient, par exemple en ce qui concerne les transmissions manuelles ou l'inscription à des programmes de surveillance de l'insuffisance cardiaque.
- Ablation du faisceau de His. Au départ, l'ablation du faisceau de His n'était pas une approche très populaire car la destruction de la connexion auriculo-ventriculaire rend le patient complètement dépendant du stimulateur cardiaque. Mais les preuves se multiplient en faveur de l'ablation du faisceau de His, car il s'agit d'une procédure relativement simple et extrêmement efficace contre les chutes de TRC pendant la FA paroxystique, mais aussi persistante ou permanente. Dans la pratique clinique contemporaine, l'ablation du faisceau de His est désormais une approche courante chez les personnes âgées ou dans les cas où l'ablation de la FA est considérée comme peu réussie ou à haut risque.
Chez ce patient, la dose de bêtabloquants a été augmentée et il a été recommandé au patient de rencontrer son cardiologue pour discuter de l'ablation de la FA.
- 1
- Actuel
- Paramètres principaux
- Répondu
- Exact
- Incorrect
-
Revoir la question 1 de 1
1. Revoir la question
ExactIncorrect